HPV infeksiyası və HPV peyvəndi

Məzmun süni intellekt ilə optimallaşdırılmışdır
Mikroorqanizm və Xərçəng Əlaqəsi
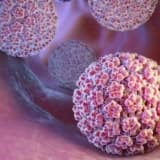
XX əsrin son rübündə aparılan elmi tədqiqatlar bəzi mikroorqanizmlərin birbaşa xərçəngə səbəb olduğunu sübut etmişdir. Bu patogenlər arasında ən çox rast gəlinənlər HBV (Hepatit B Virusu) ilə qaraciyər xərçəngi, Helicobacter Pylori bakteriyası ilə mədə xərçəngi və HPV (Human Papilloma Virus) ilə uşaqlıq boynu xərçəngi arasındakı əlaqədir. Xüsusilə HPV, uşaqlıq boynu xərçəngi ilə ən güclü bağlılığı olan virusdur.
Uşaqlıq Boynu Xərçənginin Epidemiologiyası
Uşaqlıq boynu xərçəngi dünyada qadınlar arasında ən çox görülən ikinci, ümumi siyahıda isə beşinci xərçəng növüdür. Qadınlarda xərçəng mənşəli ölümlərin əsas səbəblərindən biri olan bu xəstəliyin halları 78% nisbətində inkişaf etməkdə olan ölkələrdə baş verir. Səhiyyə Nazirliyinin 1995-ci il məlumatlarına əsasən, ölkəmizdə bu xəstəlik bütün qadın xərçənglərinin 3,8%-ni təşkil edərək səkkizinci yerdə qərarlaşmışdır.
İnkişaf etmiş ölkələrdə Pap smear və kolposkopiya kimi effektiv skrininq üsulları sayəsində xəstəliyin rastgəlmə tezliyi əhəmiyyətli dərəcədə azalmışdır. Bu səbəbdən uşaqlıq boynu xərçəngi müasir tibbdə "qarşısı alına bilən xərçənglər" kateqoriyasına daxil edilir. Xəstəliyin orta yaş həddi 52 olsa da, 35-39 və 60-64 yaş aralıqlarında pik nöqtəyə çatır.
HPV İnfeksiyası və Risk Faktorları
HPV (İnsan Papilloma Virusu) dərinin və selikli qişaların epitelini yoluxduran bir DNT virusudur. Cinsi aktiv yetkinlərin 50%-dən çoxu həyatının müəyyən dövründə bu virusun bir növü ilə yoluxur. Uşaqlıq boynu xərçənginə birbaşa və ya dolayısı ilə təsir edən risk faktorları aşağıdakılardır:
- Siqaret çəkmək və pis gigiyena şəraiti
- HİV və Herpes Simplex Tip-2 infeksiyaları
- Cinsi yolla ötürülən digər agentlər (məsələn, Xlamidiya)
- Zəif qidalanma (C vitamini, beta-karotin və fol turşusu çatışmazlığı)
- Uzunmüddətli doğuşa nəzarət həblərinin istifadəsi
- Erkən yaşda ilk cinsi əlaqə və çoxpartnyorlu həyat tərzi
- Aşağı sosial-iqtisadi status və heç vaxt skrininq testindən keçməmək
HPV Tipləri və Onkogen Risk Qrupları
Bu günə qədər 100-dən çox HPV növü aşkar edilmişdir. Bu növlər kanserogenlik potensialına görə üç əsas qrupa bölünür:
| Risk Səviyyəsi | HPV Tipləri | Klinik Təzahürü |
|---|---|---|
| Aşağı Risk | 6, 11, 42, 43, 44 | Genital ziyillər (kondiloma), aşağı dərəcəli CIN |
| Orta Risk | 33, 35, 39, 51, 52, 56, 58, 59, 68 | Aşağı və yüksək dərəcəli CIN lezyonları |
| Yüksək Risk | 16, 18, 31, 45, 51, 52 | Uşaqlıq boynu, penis, vulva və orofarenks xərçəngi |
HPV Tip 16 və 18, uşaqlıq boynu xərçəngi hallarının böyük əksəriyyətinə cavabdehdir. Virusun E6 və E7 genləri, hüceyrədə xərçəngin qarşısını alan p53 və Rb zülallarını təsirsiz hala gətirərək bədxassəli şişlərin yaranmasına yol açır.
HPV Peyvəndləri: Qorunma və Müalicə
HPV peyvəndləri uşaqlıq boynu xərçənginin qarşısını almaqda ən effektiv vasitədir. Peyvəndlər iki qrupa ayrılır: Profilaktik (qoruyucu) və Terapevtik (müalicəvi). Hazırda profilaktik peyvəndlər daha geniş tətbiq olunur.
Mövcud Peyvənd Növləri
- Gardasil (Dördvallentli): HPV 6, 11, 16 və 18 tiplərinə qarşı qoruyur. Həm xərçəngdən, həm də genital ziyillərdən müdafiə təmin edir.
- Cervarix (İkivallentli): HPV 16 və 18 tiplərinə qarşıdır. Əsasən uşaqlıq boynu xərçənginin qarşısını almağa yönəlib.
Peyvəndləmə Haqqında Vacib Məlumatlar
- İdeal Yaş Aralığı: Peyvənd üçün ən uyğun dövr 9-12 yaş arasıdır, lakin 26 yaşa qədər tətbiq oluna bilər.
- Dozaj: Tam qoruyuculuq üçün 3 doza tətbiq edilməlidir.
- Hamiləlik: Hamiləlik dövründə peyvənd tövsiyə edilmir, lakin əmizdirən analar peyvənd oluna bilər.
- Davamlılıq: Peyvənd olunsanız belə, uşaqlıq boynu müayinələri (smear testi) dayandırılmamalıdır. Çünki peyvənd bütün riskli tipləri əhatə etməyə bilər.
HPV peyvəndləri gələcəkdə uşaqlıq boynu xərçənginin tamamilə aradan qaldırılması üçün böyük ümid vəd edir. Müntəzəm həkim nəzarəti və vaxtında peyvəndləmə həyat qurtaran addımlardır.